COVID-19最前線の実態
明上 卓也(南44期)
2020年2月28日、新型コロナウイルス緊急事態宣言が北海道知事から発表された。
独立行政法人国立病院機構北海道医療センターは2010年に開院し、私の担当範囲である急性心筋梗塞や心不全、不整脈などの循環器救急医療をはじめとする救命救急センターと一般診療科に加えて、精神科、さらには結核病棟を併設する。
また、災害拠点病院であるため、2018年9月に発生した北海道胆振東部地震では北海道全域が停電に見舞われ、全道で病院機能が停止に追い込まれる中、当院は、震災下での救急医療、透析、人工呼吸器管理を要する患者などを受け入れていた。

そして2020年1月16日、国内初の、1月28日、道内初の、そして2020年2月14日、札幌市で初のCOVID-19、いわゆる新型コロナウイルス感染症患者が発生した。当院は第二種感染症指定医療機関で結核病床を有していることなどから、COVID-19患者の受け入れを札幌市から要請された。ほとんどの医療従事者が、新型コロナウイルスに関して知識が無い中で、我々がどのように戦っていたのか、皆様に感じていただければ幸いである。
COVID-19の発生
当初、当院でのCOVID-19患者の受け入れ人数は15名程度と考えていた。陰圧管理が可能な感染症病棟である結核病棟をすべてCOVID-19患者用に変更し、診療にあたっている。治療薬もない状況で、可能な治療はいわゆる対症療法しかなかった。間質性肺炎が主病態であり、呼吸状態が悪化することが多く、酸素投与を要したり、発熱に対して解熱剤を使用したり、全身状態が悪化すると人工呼吸器の使用、さらにはECMOとよばれる体外式人工心肺装置を必要とする患者も出てきた。
重症患者は集中治療室で管理を行う。当院の集中治療室は2室あり、計10床を有するが、そのうちの1床をCOVID-19患者が使用すると、他の病床も感染リスクの観点から通常の救急医療には使用できなくなる。その結果、救急医療は停止することとなり、さらには外科手術も急変時対応が困難な状況では、延期せざるを得なかった。
一方で全くの無症状で経過する患者もいた。誰が重症化するのかなど、予想がつかず、軽症だと思われた患者が数日のうちに人工呼吸器を要する状態になることもあった。道内、札幌市内の患者は増加の一途をたどり、当院の入院患者数も15名を超える状態となった。呼吸器内科医のみでの対応は限界を迎え、我々循環器内科をはじめとする他の内科医も診療に加わることとなった。
COVID-19患者は札幌市内で当院を含め10施設以上で受け入れていたが、それを公表したのは市立札幌病院に次いで当院のみであった。様々な理由があったのだろう。風評被害も考えられたかもしれない。それでも当院は公表に踏み切った。感染症病棟と一般診療病棟は完全に分離されており、感染対策もなされていることから、院内感染が起こる可能性は極めて低かった。しかし、通院患者からは心配の声が聞かれ、通院を敬遠される事態となった。3月3日から玄関で来院者全員に検温を開始したが、当時まだ他院でそのような対策はなされておらず、さらに敬遠される要因になったのだろう。COVID-19患者が増加するため、病院全体での対応が必要となることから近隣病院からの紹介患者受け入れも、救急隊からの要請もすべて断る事態となった。これは当院にとって大問題だった。病院は利益を追求する組織ではないが、それでも働く人間が多く存在する。当院職員分の人件費が必要であり、医薬品、医材などを含めた費用も必要だが、通常の循環器疾患診療などは縮小せざるを得ず、収入の減少につながった。それでも当院は、いわばCOVID-19専門病院へと特化した。理由は簡単だ、それが医療従事者としての我々の使命だからだ。医療従事者は、それぞれが一人の人間である。人生があり、家庭があり、生活がある。生命の危機を感じつつ自分の人生を捨ててまで、他人の生命を救う、そんなことを行う義務は無いはずであるが、それでも正体不明の疾患に誰もが立ち向かった、使命感を持って。
COVID-19への対応
防護衣、N95マスク、キャップ、フェイスシールド、手袋などを着用して患者に対応する。一度同様の格好をしてみていただければわかるが、装着に時間を要する、とにかく動きにくい、暑い、蒸れる。発熱患者が暑がる事は無いのだから病室は冷房など効いていない環境下に、サウナスーツ状態で診療にあたる看護師は大変である。若年の患者もいたが、多くは介護を必要とする高齢者であり、食事の介助から清拭、トイレの介助など、肉体労働が多い。それを長時間続けるだけでも大変であるが、常に自己の感染リスクが付きまとう。治療薬も無く、誰が重症化するかもわからない感染症と戦う人間が感染してしまう不安感、ストレスは想像に難くない。
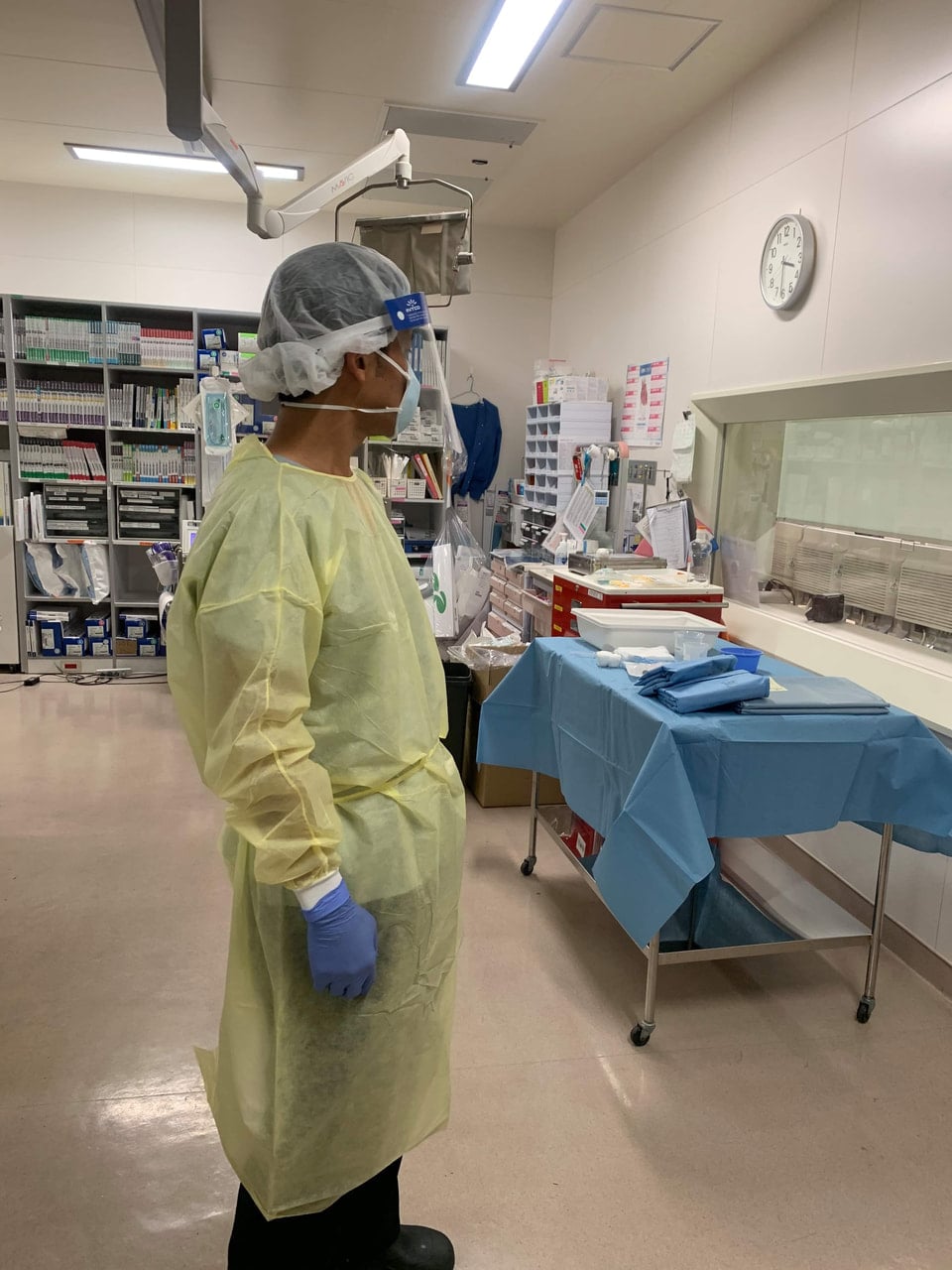
症状改善後PCR検査を行い、2回の陰性を確認出来て初めて退院可能となったが、特に高齢者はすぐに帰宅できるわけでもなく、介護やリハビリ、併存症治療を必要とするため、別の病棟を回復期患者用に用意することとなった。それは必然的に一般診療の縮小を意味した。COVID-19関連患者は、一時期40名を超えていた。なお、現在退院前のPCRによる陰性確認は不要となっている。
COVID-19治療法について
例えば、アビガンが有効だという報告がニュースなどで聞こえてきたが、臨床試験もまともに行わぬまま適用外の薬剤を使用するという稀にみる事態が正当化されていた。抗インフルエンザ薬であるが使用されてこなかった理由の一つに催奇形性がある。男女問わずに起こりうるが、それはあまり話題に上らず、ただ有効だという話だけが広まっていた。実際に有効例もあったが、無効例もあった。最終判断にはやはり臨床試験が必要で、最低数年を要する。藁にもすがる思いは分かるが、その後の不幸な運命を本当に受け入れられるのか。現時点でCOVID-19治療薬は存在しない。
ECMOも魔法の機械のように思われているかもしれないが、大量の血液を抜き取り、それに酸素を投与して大量に体内に戻すわけであるから、そのための血管挿入用カテーテルは10mm以上の太さを要する。さらに、その人工膜型肺を通過する血液は、簡単に固まってしまうため、抗凝固薬のヘパリンと呼ばれる薬剤を必要とする。これは諸刃の剣であり、出血を助長するから、ECMO装着患者は出血が増え、脳出血や消化管出血を引き起こし致命的となることがある。体が異常にむくんでしまうことも多い。24時間、医師の他、看護師、臨床工学技士などが管理をしなければならず、マンパワーも必要とする。決してすべての患者に装着できるものではない。
これからの我々の考えるべきこと
経済が、旅行業界が、飲食業界が大変であるのも分かる。では、医療が大変な状況に陥るのはどうでもよいのか、真剣に考えるべきである。オリンピックも重要である。私がマラソンを趣味にしていて、札幌で開催される予定のマラソンは大変興味深い。ただ、命を捨ててまで観たいとは考えていない。一時期と比較して重症患者が減少しているのは事実であるが、それでもゼロには至っていない。ベッドはあってもCOVID-19患者を受け入れられない病院があるが、それは感染防護対応が必要となるし、時間も労力も多大に要する。すべての病院にそれを求めるのは不可能である。他の疾患で病院にかからねばならなくなった時、受け入れてくれる病院が無かったらどうなるだろうか。
自分が感染しないこと、他人に感染させないこと。当事者になった場合を想定してほしい。人類は、医療は決して、COVID-19に勝ててはいない。だから今日も我々は、戦っている。

明上 卓也 プロフィール
1994年札幌南高校卒業 44期 ハンドボール部主将
2000年旭川医科大学医学部医学科卒業
現職 独立行政法人国立病院機構北海道医療センター循環器内科医長
趣味 マラソン 六華RUNNERS倶楽部所属









第97号 の記事
2020年10月1日発行